Sostituire gli animali nella ricerca con strumenti che modellano meglio la biologia umana potrebbe migliorare la medicina.
Quando è arrivato il momento per Itzy Morales Pantoja di iniziare il suo dottorato in medicina cellulare e molecolare, ha scelto un laboratorio che utilizzava cellule staminali, non solo animali, per la sua ricerca. Morales Pantoja aveva appena trascorso due anni a studiare la sclerosi multipla nei topi. Come studentessa universitaria, era responsabile di somministrare iniezioni dolorose agli animali per indurre la malattia e poi osservare mentre perdevano la capacità di muoversi. Faceva del suo meglio per trattare delicatamente i topi, ma sapeva che stavano soffrendo. “Non appena mi avvicinavo a loro, iniziavano a fare pipì, un segno di stress”, afferma. “Sapevano cosa stava arrivando”.
Anche se il lavoro sui topi è stato emotivamente “molto, molto difficile”, Morales Pantoja rimaneva impegnata nella sua ricerca per il desiderio di aiutare sua sorella, malata di sclerosi multipla. Tre anni dopo la conclusione del progetto, tuttavia, Morales Pantoja rimase profondamente delusa nello scoprire che nessuno dei suoi risultati avrebbe potuto aiutare direttamente persone come sua sorella. Un antiossidante che aveva testato sembrava promettente nei topi, ma nei campioni umani si rivelò inefficace.
E’ stata una delusione ma non una sorpresa. Oltre il 90 per cento dei nuovi farmaci che funzionano nei modelli animali fallisce negli studi clinici (sull’uomo), un tasso di fallimento che contribuisce a un costo medio di 2,3 miliardi di dollari per ogni nuovo farmaco che arriva sul mercato.
Oggi Morales Pantoja è una borsista post-dottorato presso il Johns Hopkins Center for Alternatives to Animal Testing, dove sta aiutando a sviluppare modelli in vitro di cervello umano. L’obiettivo è avanzare nella comprensione scientifica della neurodegenerazione, superando al contempo quella che alcuni ricercatori considerano una dipendenza antiquata dai modelli animali.
Milioni di roditori, cani, scimmie, conigli, uccelli, gatti, pesci e altri animali vengono utilizzati ogni anno per scopi di ricerca in tutto il mondo. È difficile ottenere numeri esatti, ma il gruppo di difesa Cruelty Free International ha stimato che nel 2015 siano stati utilizzati 192 milioni di animali in USA. La maggior parte di questi esperimenti si svolge in quattro grandi settori: cosmetici e prodotti per la cura personale, test di tossicità chimica, sviluppo di farmaci e ricerca per la scoperta di nuovi farmaci.
Gli studi sugli animali hanno contribuito a importanti scoperte. I vaccini contro il COVID, ad esempio, sono stati sviluppati utilizzando animali, tra cui topi e primati non umani. I modelli animali sono stati anche coinvolti nei test dei farmaci contro l’AIDS e nello sviluppo di trattamenti per la leucemia e altri tipi di cancro.
Tuttavia, gli studi sugli animali spesso non riescono a produrre risultati utili. Possono scartare farmaci potenzialmente efficaci o non rilevare la tossicità negli esseri umani. Hanno fallito nel fornire svolte decisive in diversi campi della medicina, inclusi i disturbi neurologici. Uno studio del 2014 ha stimato che le terapie candidate per la malattia di Alzheimer sviluppate su modelli animali hanno fallito nei trial clinici circa il 99,6 percento delle volte.
“Man mano che le domande sulla biologia umana e sulla variabilità diventano più complesse, stiamo incontrando i limiti dei modelli animali”, afferma Paul Locke, scienziato della salute ambientale e avvocato presso la Johns Hopkins Bloomberg School of Public Health. “Il problema con gli animali—e non c’è modo di evitarlo—è che la biologia animale è semplicemente troppo diversa da quella umana.” Altre specie non sono più in grado di offrire le intuizioni sulla biologia umana, in particolare a livello cellulare e subcellulare, di cui gli scienziati hanno bisogno oggi per promuovere l’innovazione.
Una crescente comunità multidisciplinare di ricercatori in tutto il mondo sta studiando alternative ai modelli animali. Alcuni sono motivati dalle preoccupazioni per il benessere degli animali, ma per molti, risparmiare la vita di milioni di creature è solo un vantaggio ulteriore . Sono spinti principalmente a creare tecnologie e metodi che riproducano la biologia e la variabilità umana meglio di quanto possano fare gli animali.
Negli ultimi dieci anni, decine di laboratori, start-up e organizzazioni non profit hanno sviluppato metodi alternativi che vanno dagli strumenti di apprendimento automatico che prevedono la tossicità chimica, a “organi-on-a-chip” che possono essere combinati per replicare i sistemi di organi umani. I loro sforzi sono ormai maturati al punto che alcuni laboratori stanno eliminando completamente gli animali. La ricerca sta iniziando a dimostrare che questi nuovi metodi spesso forniscono risposte significativamente più accurate rispetto ai modelli animali.
La legislazione sta iniziando a riflettere questi sviluppi. Nel 2021 il Parlamento Europeo ha approvato una risoluzione per eliminare gradualmente la sperimentazione animale nella ricerca. L’agenzia scientifica nazionale dell’Australia ha iniziato a esplorare seriamente modelli non animali per lo sviluppo di prodotti medici. Nel 2022 il Presidente Joe Biden ha firmato una legge che ha abolito l’obbligo, in vigore da lungo tempo, della U.S. Food and Drug Administration di richiedere test sugli animali per ogni nuova domanda di approvazione di farmaci. Nel maggio 2023 il Maryland ha approvato una legge pionieristica che impone ai laboratori di sperimentazione animale di contribuire a un fondo destinato a sostenere laboratori che sviluppano alternative rilevanti per l’uomo. Un altro disegno di legge federale, introdotto nel 2024, potrebbe aprire la strada affinché la FDA inizi ad accettare su larga scala i dati provenienti da nuove metodologie.
Questa convergenza tra sviluppi nella legislazione, nell’industria e nella scienza porterà a una “profonda trasformazione nel modo in cui conduciamo la ricerca biomedica”, afferma Danilo Tagle, direttore di un gruppo presso i National Institutes of Health (NIH) degli Stati Uniti, che sta guidando un’iniziativa istituzionale per investire in alternative ai modelli animali. Quest’anno il NIH lancerà un fondo da 300 milioni di dollari destinato specificamente allo sviluppo, alla validazione e alla sperimentazione di alternative non animali per lo screening dei farmaci, la modellizzazione delle malattie e altro ancora. Questo fondo si aggiunge all’8 percento del budget di ricerca di 40 miliardi di dollari del NIH già assegnato per metodi alternativi, una percentuale che è in crescita negli ultimi 15 anni. Come afferma Tagle, “Stiamo assistendo a una convergenza tra legislazione, industria e sviluppi scientifici.”
Nel 1937, quando 12 pazienti si presentarono da Archibald “Archie” Calhoun lamentando infezioni, il medico della Contea di Covington, Mississippi, fece ciò che faceva spesso: prescrisse loro il sulfanilamide, un antibiotico che aveva usato per anni. Nel giro di pochi giorni, sei dei pazienti erano morti. La compagnia farmaceutica che produceva il sulfanilamide aveva aggiunto un nuovo ingrediente alla formula aromatizzata al lampone: il dietilenglicole, un tipo di antigelo, che si rivelò mortale. “Questa consapevolezza mi ha causato tali giorni e notti di agonia mentale e spirituale come non credevo che un essere umano potesse subire e sopravvivere,” scrisse Calhoun in seguito.
Il disastro del sulfanilamide costò la vita a più di 100 persone, molte delle quali erano bambini. In risposta, il Congresso degli Stati Uniti approvò il Federal Food, Drug, and Cosmetic Act, una serie di leggi progettate per garantire che nessuna azienda potesse mai più vendere inconsapevolmente un farmaco tossico. Tra le altre cose, la legge richiedeva che i nuovi farmaci in fase di sviluppo fossero testati sugli animali prima di essere somministrati agli esseri umani. “Un primo successo dei modelli animali è stato quello di tenere questi prodotti orribili fuori dal mercato,” afferma Locke.
Oggi i modelli animali sono ancora considerati lo standard per la ricerca farmaceutica e la scoperta di farmaci, in parte perché molte persone nella comunità scientifica continuano a trovarli utili e in parte perché rappresentano lo status quo. Tuttavia, l’entità completa dell’uso degli animali negli Stati Uniti è sconosciuta. Le leggi federali non richiedono ai ricercatori di rendere pubblico il numero di ratti, topi e uccelli—le tre specie che costituiscono più del 95 percento dei soggetti di test—allevati per scopi di ricerca. Allo stesso modo, secondo Tagle, non esistono analisi complete che quantifichino la quantità di ricerca finanziata dal governo statunitense che utilizza modelli animali.
People for the Ethical Treatment of Animals, o PETA, ha stimato che quasi la metà dei fondi di ricerca del NIH è destinata a studi basati su animali. Anche organizzazioni al di fuori del governo e del mondo accademico utilizzano animali per la ricerca. La Humane Society degli Stati Uniti stima che ogni anno vengano utilizzati oltre 50 milioni di animali per scopi di ricerca solo negli Stati Uniti.
Locke e altri sostengono che non è una questione di se i test sugli animali saranno eliminati dalla maggior parte della ricerca, ma di quando. “Tutti riconoscono che l’obiettivo è arrivare a sostituire gli animali,” afferma Naomi Charalambakis, direttrice associata della politica scientifica presso la Federation of American Societies for Experimental Biology, un’organizzazione no profit che rappresenta 22 società scientifiche e più di 110.000 ricercatori in tutto il mondo. Tuttavia, gli animali non spariranno presto dalla ricerca. “Siamo ancora nelle fasi iniziali,” dice Charalambakis.
Il Interagency Coordinating Committee on the Validation of Alternative Methods (ICCVAM), che opera sotto gli auspici dello U.S. National Institute of Environmental Health Sciences, è un gruppo di 18 agenzie di ricerca e di regolamentazione che lavorano insieme per promuovere nuovi metodi scientificamente validi che sono focalizzati sulla biologia umana e che riducono e sostituiscono i test sugli animali. Secondo Nicole Kleinstreuer, tossicologa computazionale e direttore esecutivo di ICCVAM, il team dà la priorità a “progetti scientifici che alla fine si tradurranno in traduzione e attuazione normativa”.
Tuttavia, la velocità con cui questo avverrà varierà. Locke sospetta che la ricerca di base—che mira a comprendere i meccanismi fondamentali dei sistemi biologici—probabilmente richiederà più tempo, poiché è il dominio più complesso che gli scienziati esplorano utilizzando animali. Per questo tipo di ricerca, gli animali offrono il vantaggio di essere creature viventi con sistemi organici completi che interagiscono in modo coordinato, qualcosa che gli approcci in vitro non sono ancora in grado di replicare.
L’industria dei cosmetici e dei prodotti per la cura personale è quella più avanti nell’eliminazione dei test sugli animali, principalmente a causa della domanda dei consumatori. Più di 2.500 aziende nordamericane di cosmetici, prodotti per la cura personale e per la casa sono certificate come cruelty-free. Dodici stati degli Stati Uniti e 45 paesi hanno vietato i cosmetici testati sugli animali, e una legislazione reintrodotta alla Camera dei Rappresentanti nel settembre 2023 potrebbe aggiungere l’intero paese a quella lista.
Eliminare gradualmente gli animali da alcuni tipi di test di tossicità —effettuati per stabilire il potenziale di una sostanza di causare danni — è probabilmente il prossimo in linea. Numerosi studi hanno dimostrato che, in molti casi, gli algoritmi-basati-sull’intelligenza-artificiale addestrati con dati preesistenti sono affidabili o più affidabili degli animali nel prevedere la tossicità per varie sostanze chimiche.
Nel 2016 il presidente Barack Obama ha firmato un emendamento al Toxic Substances Control Act che ordina all’Environmental Protection Agency di iniziare a ridurre l’uso di animali vertebrati nei test di tossicità e a sostituirlo con metodi alternativi se scientificamente fattibile.
L’EPA ha fatto alcuni progressi verso questo obiettivo. Nel 2018, ad esempio, l’agenzia ha concesso 62 richieste di rinuncia per la Riduzione degli animali sottoposti a determinati test di tossicità, risparmiando circa 16.500 animali e con conseguenti risparmi di circa 8,9 milioni di dollari nel suo primo anno.
Nel 2024 l’EPA ha pubblicato un nuovo quadro per valutare l’irritazione o la corrosione degli occhi attraverso metodi di prova alternativi.
Alcuni gruppi ambientalisti si sono opposti a una transizione completa lontano dalla sperimentazione animale. Come Susanne Brander, ecotossicologa dell’Oregon State University, ha riassunto l’anno scorso nel lavoro pubblicato dall’Environmental Defense Fund, “la preoccupazione incombente” è che le nuove metodologie potrebbero non rilevare gli effetti negativi che i modelli animali avrebbero individuato “permettendo potenzialmente alle sostanze chimiche tossiche di finire nei prodotti di consumo o nel nostro ambiente”.
Kleintreuer riconosce le preoccupazioni che i gruppi di tutela dei consumatori potrebbero avere riguardo a questi cambiamenti. Tuttavia, sottolinea che la decisione dell’EPA di eliminare gradualmente i test sugli animali è motivata dal desiderio di offrire una protezione più efficace per la salute umana, basandosi sulla scienza più avanzata disponibile, fondata principalmente sulla biologia umana anziché su quella animale.
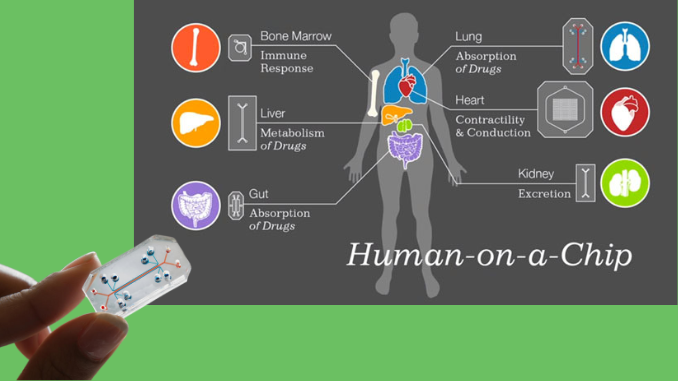
Per vedere come potrebbe essere il futuro dei modelli incentrati sull’uomo, ho visitato Emulate, un’azienda biotecnologica di Boston. Emulate è specializzata in chip di organi: piattaforme polimeriche flessibili, lunghe circa un pollice, che duplicano microambienti di cellule umane e tessuti.
Sushma Jadalannagari, un’ingegnere tissutale, mi ha permesso di fare la parte del tecnico di laboratorio. Lavorando in una cappa di sicurezza biologica, ho aspirato del colorante trypan blue e ho inserito la punta di una pipetta in un piccolo incavo sulla sommità di un chip intatto. Rilasciando il liquido, una sottile linea inchiostrata è apparsa lungo un canale cavo che attraversava il chip e terminava in un’altra apertura all’estremità opposta. Un secondo canale correva al di sotto di quello, separato da una membrana porosa.
I veri ricercatori seminano i canali di questo tipo di chip non con il colorante ma con le cellule umane. Più chip, ciascuno rivestito con diversi tipi di cellule e tessuti specifici dell’organo, possono essere collegati a imitare sistemi multiorgano e i ricercatori possono eseguire esperimenti su uno o più chip facendo scorrere fluido o aria attraverso le cellule, esercitando forze meccaniche su di esse o aggiungendo cose come prodotti farmaceutici, fumo di sigaretta, prodotti chimici, virus o batteri.
I chip di Emulate possono mimare il fegato, i reni, il colon e il duodeno, e l’azienda offre anche chip vuoti che possono essere personalizzati. I ricercatori esterni hanno usato i chip per creare circa 70 modelli aggiuntivi con cellule dei loro laboratori. I clienti di Emulate sono aziende farmaceutiche, laboratori accademici e strutture governative.
Emulate è nata come spin-off del Wyss Institute presso l’Università di Harvard, basandosi sul lavoro di Don Ingber, un biologo cellulare e bioingegnere amante degli animali, che ha iniziato a sviluppare modelli in vitro 40 anni fa perché non gli piaceva sperimentare su creature viventi. “Scherzavo dicendo che sono stato cresciuto dai cani, ma ora è un gatto a comandare la mia vita,” racconta Ingber. Il suo lavoro sugli organoidi umani su chip ha ricevuto un’accelerazione nel 2012, quando lui e i suoi colleghi hanno ottenuto un finanziamento di 37 milioni di dollari dalla Defense Advanced Research Projects Agency per sviluppare queste tecnologie. Oggi, Ingber viene regolarmente contattato da agenzie, fondazioni e aziende con offerte per richiedere ulteriori finanziamenti.
Emulate è una delle numerose aziende in crescita che stanno sviluppando metodi alternativi che gli scienziati possono utilizzare nella loro ricerca, un campo in cui solo cinque o dieci aziende erano attive un decennio fa. Questi test e dispositivi non sono progettati per essere repliche esatte degli organi umani, sia in stato sano che in condizioni patologiche. Né sono pensati per sostituire da soli e direttamente i modelli animali. L’obiettivo, piuttosto, è ricreare le funzioni e le caratteristiche necessarie agli scienziati per studiare un particolare problema. Un chip epatico non deve simulare perfettamente un organo umano; deve semplicemente rispondere in modo accurato alla domanda che i ricercatori stanno cercando di affrontare.
Il fegato umano su chip di Emulate è il modello di organo più popolare dell’azienda. Questo perché uno dei motivi principali per cui i nuovi farmaci falliscono è che i modelli animali non rivelano l’epatotossicità umana, una condizione che si verifica quando il fegato è danneggiato dall’esposizione a sostanze nocive.
In uno studio pubblicato nel 2022 su Communications Medicine, un team guidato da Emulate ha valutato 870 chip epatici utilizzando un set cieco di 27 farmaci noti per essere epatotossici o non tossici. I chip hanno identificato correttamente l’87 percento dei farmaci epatotossici—nessuno dei quali era stato rilevato con i modelli animali. Inoltre, i chip non hanno etichettato erroneamente alcun farmaco sicuro come tossico, cosa che invece i modelli animali fanno spesso. Sulla base di questi risultati, gli autori hanno calcolato che l’industria farmaceutica potrebbe generare un guadagno aggiuntivo di 3 miliardi di dollari o più all’anno se utilizzasse regolarmente i chip epatici.
Aumentare la cosiddetta capacità predittiva fa risparmiare tempo, denaro e vite animali, secondo un caso di studio del 2022 di Moderna. L’azienda farmaceutica ha utilizzato i chip epatici di Emulate per esaminare 35 molecole candidate nella ricerca di farmaci. I fegati su chip gli hanno permesso di completare quel compito in un anno e mezzo al costo di 325.000 dollari. Se l’azienda avesse eseguito gli stessi test su primati non umani, dice Moderna, sarebbe costato più di 5 milioni di dollari e ci sarebbero voluti cinque anni.
Anche i laboratori accademici stanno inventando nuovi strumenti.
Vasiliki Machairaki, biologa molecolare presso la Johns Hopkins School of Medicine, ha creato un modello non animale della malattia di Alzheimer, ispirato dalla diagnosi della nonna. Machairaki utilizza campioni di sangue raccolti da persone con Alzheimer per creare cellule staminali, che poi differenzia in cellule cerebrali e organoidi cerebrali, colture tridimensionali di tessuti autoassemblati che assomigliano un po’ a piccoli agglomerati di cellule di colore chiaro. Gli organoidi iniziano a mostrare segni della patologia dei loro donatori entro circa quattro mesi, permettendo ai ricercatori di testare l’efficacia di vari farmaci contro l’Alzheimer. “Questo è un modello personalizzato che potrebbe, in futuro, indicare i farmaci migliori da usare per diversi pazienti,” afferma Machairaki.
Nel laboratorio della Johns Hopkins guidato dall’ingegnere biomedico Deok-Ho Kim, i ricercatori coltivano tessuto cardiaco umano su piastre che contengono 24 pozzetti delle dimensioni di una moneta da dieci centesimi. Elettrodi stimolano il tessuto cardiaco con una corrente elettrica, mentre sensori magnetici permettono ai ricercatori di misurare la forza contrattile del muscolo che batte. Alcuni membri del laboratorio stanno testando la cardiotossicità e l’efficacia di nuovi farmaci chemioterapici—molti dei quali falliscono negli esseri umani perché sono pericolosi o inefficaci—mentre altri stanno esaminando nuove terapie per la distrofia muscolare, un gruppo di malattie degenerative. Alcuni trattamenti si sono dimostrati efficaci nel migliorare i sintomi di alcune forme della malattia nei modelli murini, ma non funzionano nei pazienti umani, molti dei quali muoiono di insufficienza cardiaca intorno ai 30 anni.
I modelli di cuore ingegnerizzati, come gli organoidi cerebrali, derivano da cellule staminali che portano i geni dei loro donatori. Questo apre nuove opportunità per studiare pazienti tradizionalmente trascurati nella ricerca, inclusi quelli con malattie rare per le quali “non esiste alcun modello [animale],” afferma Tagle. “Le malattie rare sono poco studiate, e c’è poco interesse nello sviluppare modelli animali per esse perché richiede molto tempo e sforzi.”
La biologa molecolare Anicca Harriot dice che la possibilità “di fare esperimenti direttamente rilevanti per il paziente” è stata una delle ragioni che l’ha spinta a unirsi al laboratorio di Kim come ricercatrice post-dottorato. Harriot è stata diagnosticata con un raro disturbo della coagulazione del sangue quando era bambina, e i medici non potevano dirle nulla sulla sua prognosi, poiché il numero esiguo di pazienti con la sua condizione aveva impedito la conduzione di trial clinici. Condurre ricerche con cellule staminali umane piuttosto che con modelli animali “aiuta a indirizzare questo lavoro verso l’equità,” afferma.
Le conferenze dedicate all’esplorazione di alternative ai metodi dipendenti dagli animali, come il Microphysiological Systems World Summit, attirano 1.000 o più partecipanti. Molti di loro sono dottorandi e postdoc che stanno cercando di costruire una carriera scientifica usando quelli che vedono come gli strumenti del futuro.
Nel novembre 2022 i pubblici ministeri federali statunitensi hanno formulato un’accusa insolita: capi d’accusa contro 8 persone per avere probabilmente organizzato e condotto un traffico internazionale di scimmie.
Fino al 2020 la Cina era il più grande fornitore al mondo di scimmie da laboratorio allevate in cattività. Ma i divieti di commercio della fauna selvatica durante la pandemia di COVID hanno innescato una carenza internazionale di scimmie da laboratorio, circa 70.000 delle quali vengono utilizzate ogni anno solo negli Stati Uniti. Secondo il governo, il gruppo di trafficanti aveva usato documenti falsi per contrabbandare centinaia di macachi selvatici dalla coda lunga catturati illegalmente – una specie in via di estinzione – dalla Cambogia alla Florida e al Texas per rifornire l’industria della ricerca.
Locke vede questa “situazione caotica” come un messaggio evidente per la comunità scientifica sulla necessità di essere più proattivi nel passare dagli animali da laboratorio a soluzioni alternative incentrate sull’uomo. Tuttavia, questa non è stata la reazione prevalente. Invece, la comunità di ricerca grida, “Abbiamo bisogno di più macachi!'”, afferma Locke, un atteggiamento miope che egli paragona a chiedersi oggi, “Come possiamo ottenere più regoli calcolatori” (dispositivi ormai superati, ma che sono stati un tempo essenziali).
Il cambiamento culturale verso l’abbandono degli animali non è stato facile. “Dire che vuoi avere una carriera nella ricerca ma non vuoi lavorare con gli animali ti fa ancora un po’ ridere dietro,” afferma Antonia Egert, una dottoressa del University Medical Center di Friburgo, in Germania.
Inoltre, è difficile per i ricercatori fare la transizione perché i regolatori non hanno ancora chiarito quali siano i requisiti necessari affinché un modello alternativo possa sostituire un test basato sugli animali, spiega Breanne Kincaid, una dottoranda in ingegneria ambientale alla Johns Hopkins. Sebbene la FDA e l’EPA dichiarino in termini generali che accetteranno dati di tossicità che non utilizzano animali, i loro regolatori non hanno “messo nero su bianco quali siano gli standard accettati che devi rispettare per utilizzare il tuo modello,” continua. Questo significa che gli scienziati che usano metodi alternativi non hanno la garanzia che i risultati che presentano ai regolatori “non vengano semplicemente respinti con una richiesta di ulteriori dati ottenuti tramite animali.”
I responsabili politici hanno inviato segnali contrastanti riguardo al fatto che i laboratori dovrebbero investire in metodi alternativi. Quando il presidente Biden ha firmato il FDA Modernization Act 2.0 nel 2022, la nuova legge ha eliminato il mandato del 1938 che richiedeva l’uso di test sugli animali per ogni nuova domanda di approvazione di farmaci e ha autorizzato l’uso del miglior modello non clinico disponibile. Il Modernization Act è “un segnale davvero incoraggiante di cambiamento,” afferma Locke, ma non si è ancora tradotto in linee guida, standard o politiche specifiche.
In risposta a domande sui piani dell’agenzia per tradurre il Modernization Act in decisioni concrete, un portavoce della FDA ha scritto: “Sebbene la FDA sia impegnata a fare tutto il possibile per ridurre la dipendenza dagli studi basati sugli animali nel contesto più ampio dello sviluppo di farmaci per l’uomo, i test sugli animali sono scientificamente necessari nella maggior parte delle circostanze, poiché lo stato attuale della scienza non supporta la sostituzione di tutti gli studi sugli animali con metodi alternativi.”
Questa posizione potrebbe cambiare se il FDA Modernization Act 3.0, introdotto dai legislatori nel febbraio 2024, verrà approvato. Esso richiederebbe alla FDA di stabilire un processo per qualificare le nuove metodologie affinché possano essere utilizzate nello sviluppo di farmaci. Quest’anno il NIH ha distribuito oltre 30 milioni di dollari a diversi centri accademici che collaboreranno con la FDA nei prossimi cinque anni per qualificare alcuni chip d’organi e tessuti come strumenti approvati per lo sviluppo di farmaci. Se il disegno di legge sarà approvato, “mi aspetto un’impennata nella domanda per queste tecnologie, proveniente in gran parte dall’industria farmaceutica,” afferma Tagle.
Tagle e i suoi colleghi hanno recentemente ottenuto circa 300 milioni di dollari dal NIH Common Fund per un progetto decennale volto a sviluppare e validare nuovi metodi per la ricerca biomedica. Il programma Complement Animal Research in Experimentation incoraggerà team interdisciplinari che includano ingegneri, scienziati computazionali e fisici a promuovere lo sviluppo scientifico e l’accettazione regolatoria di metodi alternativi agli animali. Raggiungere la prossima generazione di scienziati attraverso workshop e conferenze è un’altra parte integrante del piano, afferma Tagle, “così che, quando avvieranno i loro laboratori, sarà naturale per loro impiegare queste nuove tecnologie.”
Rachel Nuwer, giornalista scientifica
Fonte:
The End of the Lab Rat? | Scientific American